
Debido a la actual Pandemia de COVID-19 (Coronarvirus), se ha decidido implementar el siguiente Consenso de acción durante esta pandemia para reducir el riesgo de exposición e infección de pacientes y miembros del equipo de salud. Este planteamiento responde a la realidad nacional ante este escenario de alta incertidumbre, y busca orientar el proceso de toma de decisión de cada servicio sin alejarse de los parámetros de manejo adecuado de los distintos escenarios clínicos, y a su vez evitar al máximo el riesgo de contagio de pacientes, familiares y personal de salud. Previo a su desarrollo, se enfatiza el carácter orientador de este documento, el cual no pretende sustituir el criterio clínico y análisis individual de cada caso. Así mismo, por el dinamismo de esta pandemia, las recomendaciones acá desarrolladas están sometidas a continuo análisis, pudiendo cambiar en un futuro reciente.
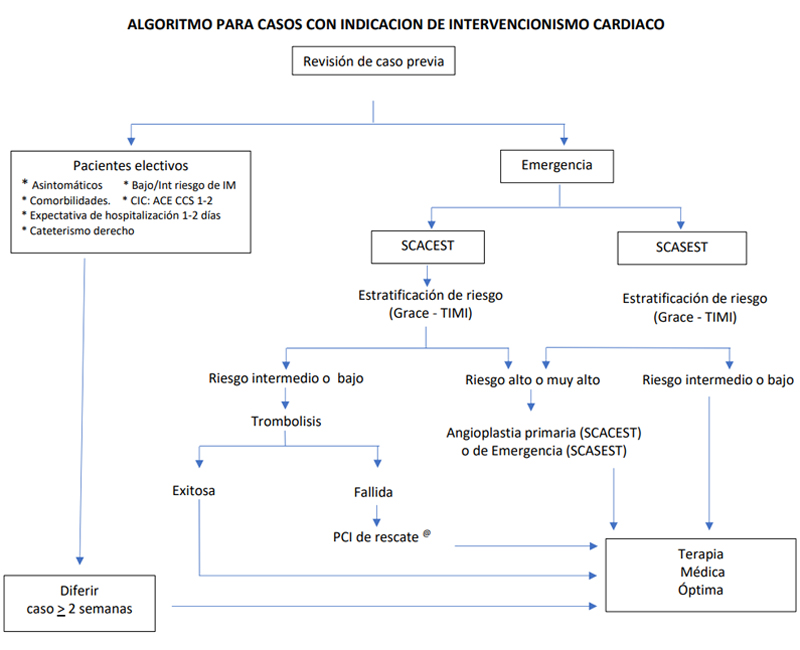
PROCEDIMIENTOS ELECTIVOS:
En vista del alto riesgo de infección en los centros de salud, así como con el objeto de mantener la mayor capacidad de camas de hospitalización, insumos médicos y personal disponible para la atención de pacientes afectados por COVID-19; se recomienda la reprogramación de todos los procedimientos electivos coronarios o estructurales en al menos 2 semanas desde el momento del diagnóstico, tomando en cuenta el periodo de incubación del COVID-19. Esta recomendación se enfatiza aún más en pacientes mayores de 65 años, con comorbilidades como cardiopatías crónicas, neumopatías, diabetes mellitus o hipertensión arterial. La misma se mantiene siempre que no implique un alto riesgo para el paciente (p.e. angina SCC Clase 4). No se recomienda la realización de procedimientos de pacientes ya hospitalizados, aún cuando se estime un periodo intrahospitalario breve (p.e. Revascularización quirúrgica miocárdica, Reemplazo valvular, cirugías no cardiacas) en vista de no contar con herramientas de diagnóstico precoz de COVID-19, así como limitación en recursos terapéuticos.
PROCEDIMIENTOS DE EMERGENCIA:
Sindrome coronario agudo con elevacion de segmento ST:
Para estos pacientes, la Angioplastia primaria debe seguir siendo la primera opción. Sin embargo; en vista de las condiciones actuales y el alto riesgo de contagio de personal de salud; se debe considerar la posibilidad de revascularización farmacológica (trombolisis) como primera opción, o estrategia farmacoinvasiva, en casos de SCACEST de riesgo bajo o intermedio según las escalas de Grace y TIMI (no así los de alto riesgo o en shock cardiogénico); particularmente en los siguientes casos (1-3):
- Diagnóstico confirmado de COVID-19
- Pacientes con sospecha de COVID-19:
- Fiebre
- Sintomas respiratorios (Tos, Disnea, Dolor de garganta)
- Viajes recientes (< 14 días) a países con nivel 2 – 3 de alerta de viaje CDC (4)
- Contactos conocidos de COVID-19 o con pacientes que hayan tenido viajes reciente
- Paciente en primeras 6 horas de sintomas, bajo riesgo de sangrado y sin contraindicaciones de trombolisis
Se recomienda por su parte, tomar en consideración los siguientes escenarios:
- En aquellos casos en los cuales no se disponga de terapia trombolitica o se haya pasado la ventana terapéutica, se recomienda realizar Angioplastia primaria siguiendo lineamientos de manejo conocidos.
- Se deben extremar las medidas de protección particularmente en casos de alta probabilidad de intubación endotraqueal o vómitos (p.e. SCACEST de cara inferior).
- En caso de realizar Angioplastia primaria en pacientes con enfermedad multivaso o shock cardiogénico, se recomienda en la situación actual solo tratar el vaso culpable a menos que el paciente persista con inestabilidad hemodinámica; con la intención de disminuir el riesgo de exposición y contagio de la enfermedad.
- En caso de trombolisis exitosa, se sugiere diferir coronariografía diagnóstica post trombolisis al menos 2 semanas.
- En caso de Muerte súbita presenciada recuperada en ausencia de hallazgos electrocardiográficos de SCACEST, no se recomienda en las condiciones actuales realizar coronariografía diagnóstica y probable PCI.
En vista de una alta tasa de elevación de Biomarcarores de necrosis miocárdica reportada en estudios recientes, entre los cuales se han reportado sobre el p99 de TnI entre 8-12% de los casos como posible manifestacion de Miocarditis viral y no de Sindrome coronario agudo; se hace aun mas imperativo el juicio clínico para evitar procedimientos innecesarios. La presencia de troponinas elevadas como manifestación de daño cardiaco, está asociada a una tasa de mortalidad 4 veces mayor, comparado con aquellos pacientes sin injuria cardiaca. Por su parte, se ha demostrado que en los procedimientos invasivos de emergencia, particularmente la angioplastia primara, presenta demora en los tiempos dolor y puerta aguja, por las consideraciones y evaluación previa de los pacientes con sospecha de COVID-19 (5,6,7,8)
Sindrome coronario agudo sin elevacion de segmento ST:
Se recomienda la evaluación de los pacientes y su estratificación de riesgo según las escalas de Grace y TIMI, tomando en consideración los siguientes escenarios clínicos: (1-3)
- En caso de pacientes de muy alto y alto riesgo, se sugiere proceder a Angioplastia de emergencia en las primeras 6 horas, tal como lo plantean las guías actuales.
- En caso de pacientes de riesgo intermedio o bajo que se mantengan hemodinámicamente estables; se recomienda manejo médico. Esta recomendación debe responder de forma dinámica a la monitorización contínua del paciente.
- En aquellos casos de enfermedad multivaso con indicación de revascularización quirúrgica, se recomienda evaluar el riesgo, la prioridad quirúrgica y la capacidad de respuesta inmediata. En aquellos casos de alto riesgo (p.e. Enfermedad crítica de tronco de coronaria izquierda, lesiones ostiales de arteria descendiente anterior) y/o con capacidad de revascularización quirúrgica inmediata, proceder a revascularización. En caso contrario, egresar al paciente al momento de alcanzar condiciones cíinicas para aislamiento domiciliario hasta tener capacidad operativa para revascularización quirúrgica.
Procedimientos estructurales:
Se recomienda la reprogramación de todo procedimiento estructural electivo. En casos de emergencias, se sugiere proceder a la realización de dicho procedimiento respetando las medidas de seguridad de paciente y personal de salud.
PREPARACIÓN DEL PACIENTE
En aquellos casos en los que se decide proceder a cateterismo cardiaco se debe:
- Colocar mascarilla al paciente antes de ser trasladado al Laboratorio de Hemodinamia
- - Preparar al personal, con uso de mascarilla (preferiblemente N95), lentes, guantes y bata quirúrgica. En caso de disponer, utilizar Equipos de protección personal (PPE por sus siglas en inglés).
- - Disminuir al máximo la cantidad de personal médico y enfermería expuesto al paciente. Considerar realizar procedimiento con 1 intervencionista, 1 fellow (en caso de tener programa de formación), 1 enfermera y 1 técnico radiólogo.
@: En base al riesgo de infección >20% en personal de salud en contacto, deben cumplirse las condiciones siguientes:
- Pacientes que no tengan los síntomas de sospecha de COVID-19
- Fiebre 88% - Tos (seca) 67% - Fatiga 38% - Producción de esputo 34% -
- Dolor de garganta 18% - Disnea 18% - Milagias-Artralgia 15% - Cefalea 14% - Escalofríos 11%.
- En los casos que sea posible, realizar Rx de tórax a todo caso así sea oligosintomático, para descartar Neumonías leves.
- Pacientes que no hayan tenido contacto reciente con casos de COVID-19
- Pacientes que no hayan tenido viajes recientes (< 14 días).
REFERENCIAS
- Romanguera R. et al Consideraciones sobre el aboradaje invasivo de la cardiopatia isquemica y estructural durante el brote de coronavirus COV-19. Documento de consenso de la Asociacion de Cardiologia Intervencionista y la Asociacion de Cardiopatia isquemica de la Sociedad Espanola de Cardiologia. REC Interv Cardiol. 2020. https://doi.org/10.24875/RECIC. M20000119
- Welt F. et al. Catheterization Laboratory Considerations During the Coronavirus (COVID19) Pandemic: From ACC´s Interventional Council and SCAI. JACC. 2020. https://doi.org/10.1016/j.jacc.2020.03.021. https://doi.org/10.1016/j.jacc.2020.03.021.
- Szerlip et al. Considerations for Cardiac Catheterization Laboratory Procedures During COVID-19 Pandemic. doi: 10.1002/ccd.28887
- Centers for Disease Control and Prevention. Travel Health Notices. www.cdc.gov. Available on 25th March 2020
- Lippi G. et al. Cardiac Troponin I in patients with Coronavirus Disease 2019 (COVID-19): Evidence from a Meta-Analysis. Progress in Cardiology disease. 2020. https://doi.org/10.1016/ j.pcad.2020.03.001
- Shi S. et al. Association of Cardiac injury with mortality in Hospitalized patients with COVID-19 in Wuhan, China. JAMA. 25-3-2020. doi:10.1001/jamacardio.2020.0950
- Guan et al. Clinical characteristics of Coronavirus disease 2019. NEJM Pub ahead print 28 feb 2020
- Chor-Cheung F. et al. Impact of Coronavirus Disease 2029 (COVID-19) Outbreak on STSegment-Elevation Myocardial Infarction Care in Hong Kong, China. Circ. Cardiovasc Qual Outcomes. 2020. Doi: https://doi.org/10.1161/CIRCOUTCOMES.120.006631


